腎臓内科・透析室
当科のホームページをご覧いただき、まことにありがとうございます。
腎臓内科では、透析・腎移植にいたる末期腎不全の方々を減らし、急性腎障害・慢性腎臓病に併発する脳・心血管障害の発症をおさえることで、皆さまに健やかに日々の生活を過ごしていただくことを目標としています。
一方で、透析に至る末期腎不全の方々には、血液透析を主体に外来透析・入院透析を行っております。
血液透析
外来透析
当院および附属の池上クリニックの2か所で行っております。ご自身での通院が困難な方々には、池上クリニックで無料送迎サービスを行っております。
入院透析
総合病院という利点を活かして、各診療科と連携して治療にあたっております。また、自宅での生活が困難になった方々には、療養病棟において緩和医療を主体に日々の生活をサポートしており、維持透析(腹膜透析も含む)を提供する環境を整えております。
腎代替療法選択外来
慢性腎臓病が末期に至る場合、ご本人の腎臓機能が低下していることから、腎臓の代わりになる治療が必要になり、腎代替療法を選択することになります。
腎代替療法には血液透析、腹膜透析、腎移植があります。
また、透析療法に代わる選択肢として、保存的腎臓療法(CKM)があります。
CKMは透析見合わせと同義ではなく、透析を行わないにしても、症状緩和や精神的、社会的支援を行うものになります。
また、これら血液透析、腹膜透析、腎移植、CKMについては1つを選択した場合、他の腎代替療法を選択できないというわけではありません。
例えば、血液透析を開始したのち、腹膜透析を希望した場合は適応があれば可能になります。
こうした腎代替療法の初回の選択、あるいは選びなおしなどについては、本人、家族、医師のほか看護師など多職種の話し合いでもって決まるものになります。
ある程度の時間を要するため、この度、腎代替療法外来を設立する運びとなりました。
| 曜日 |
火曜日・木曜日(予約制) |
| 時間 |
14:30〜15:30 |
| 場所 |
A館4階透析室 |
予約について
事前予約制となりますので、下記へご連絡ください。
腎臓内科・透析室の特長
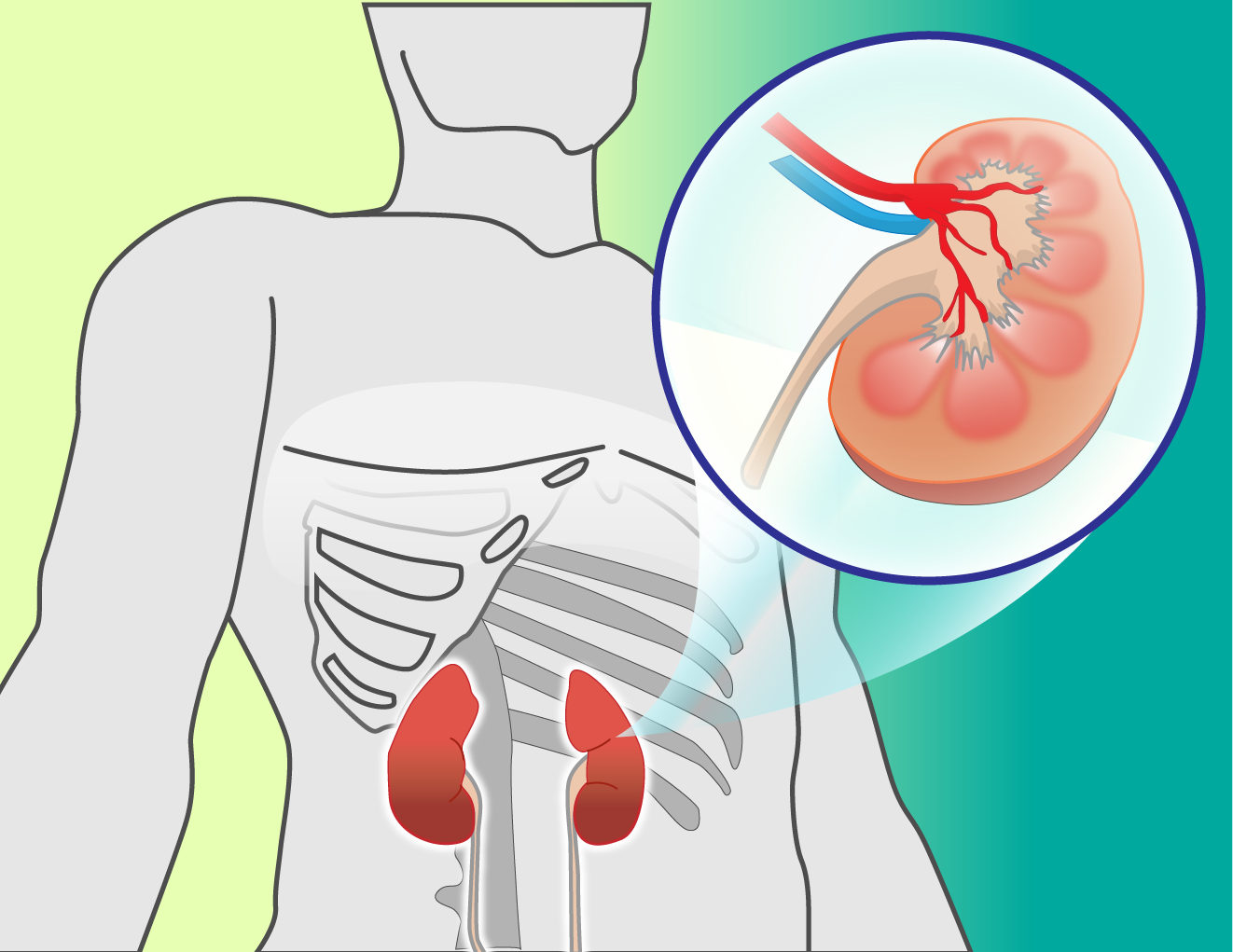
当科では、蛋白尿・尿潜血の精査・腎炎・糖尿病性腎臓病・ネフローゼ症候群・急性腎障害・慢性腎臓病・多発性嚢胞腎などの腎臓病、血液透析、腹膜透析および透析合併症を扱っております。
わが国の慢性腎臓病の患者数は約1330万人と考えられていますが、尿検査の異常や腎臓の働きの低下は、かなり進行するまで自覚症状はなく、ある時点で尿毒症や心不全の症状が出現し、透析が必要な状態に進展します。さらに慢性腎臓病は脳卒中や心筋梗塞を合併して生命の危機に直面するリスクが高いため、これを機に全身の精査も視野に必要に応じて他科と連携治療をしていくことが、病気の進展予防に重要です。
初期の腎臓病の方々から末期の腎臓病の方々までのトータルケアを可能にしていることで、皆さまに安心して治療に専念できる環境を整えていると考えております。
慢性腎不全
慢性腎不全は5段階あり、治療は生活習慣・食生活・血圧の管理を基礎に、その段階に応じた適切な対応を知り、実践していくことで、透析を必要とする時期に直面することを予防できる可能性があります。食事は当院専属栄養士の指導を繰り返し、認識を深めていきましょう。
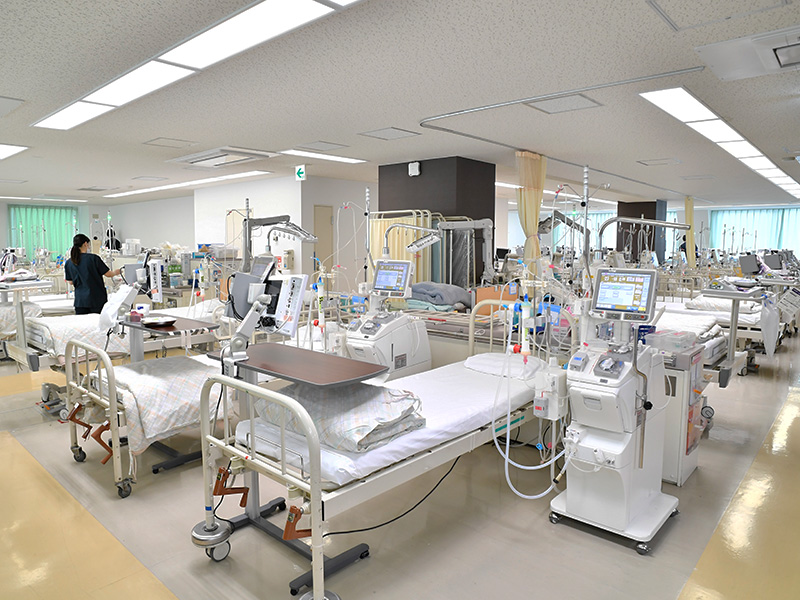
透析室
約40床の透析ベッドを確保しており、透析室常勤医師の下、バスキュラーアクセスの手術、血液透析導入、透析シャント狭窄・閉塞に対する再建術、経皮的血管形成術を患者さんに応じて、外来または入院で行っております。
透析室
対象とする主な病気
腎炎
蛋白尿や尿潜血などを認めた場合、腎臓の異常がみられる部位により、①糸球体疾患、②尿細管・間質性疾患に大別されます。
膜性腎症について
間質性腎炎について
ネフローゼ症候群
高度な蛋白尿と低蛋白血症をみられた場合、本症候群を考えます。成人では、微小変化型ネフローゼ症候群や膜性腎症が多くを占めます。
ネフローゼ症候群ついて
糖尿病性腎臓病
糖尿病の細小血管合併症(腎臓、眼、神経)の1つです。わが国では、末期腎不全に至り血液透析を導入される原因疾患の第1位です。
常染色体優性多発性嚢胞腎(ADPKD)
わが国の難病指定疾患に含まれ、患者さんは「トルバプタン」という新しい治療薬を内服することで腎症の進行を抑制することが可能になりました。これまでに、ADPKDと診断された患者さんやご家族の精査・加療が奨励されています。
常染色体優性多発性嚢胞腎(ADPKD)について
急性腎障害
近年は手術や感染症による多臓器不全の1つとして発症することが多くなり、尿量の減少に伴う水の蓄積や高カリウム血症などの電解質異常を認め、生命の危機に陥ることが珍しくありません。血液透析などを含めた迅速な治療を要することがあります。
慢性腎臓病
①GFR60ml/min・1.73m2未満の腎機能低下がある。
②蛋白尿、血液検査、CTや超音波による画像検査、腎臓の組織を顕微鏡で調べる検査で腎臓の異常が明らかである。
①、②のいずれか、あるいは両方が3か月以上続く状態を慢性腎臓病といいます。
慢性腎臓病とは
末期腎不全
治療には血液透析・腹膜透析・腎移植があり、ご本人に合った治療をお選びください。
日本腎臓学会「腎不全の治療選択」
※日本腎臓学会ホームページからダウンロード可能です。
バスキュラーアクセスについて
対応している検査
- 尿検査
- 蛋白尿、尿潜血の有無を確認します。
- 血液検査
- 腎臓自体に異常がみられるか、あるいは腎臓以外の組織や細胞に炎症、代謝、変性、外傷、血行動態異常などが生じることにより現れるのかを確認します。
- 画像検査
- 腹部超音波、腹部CT検査などで腎臓の形態を確認します。
- 腎生検
- 超音波下経皮的腎生検を施行し、腎病理において病理診断をします。
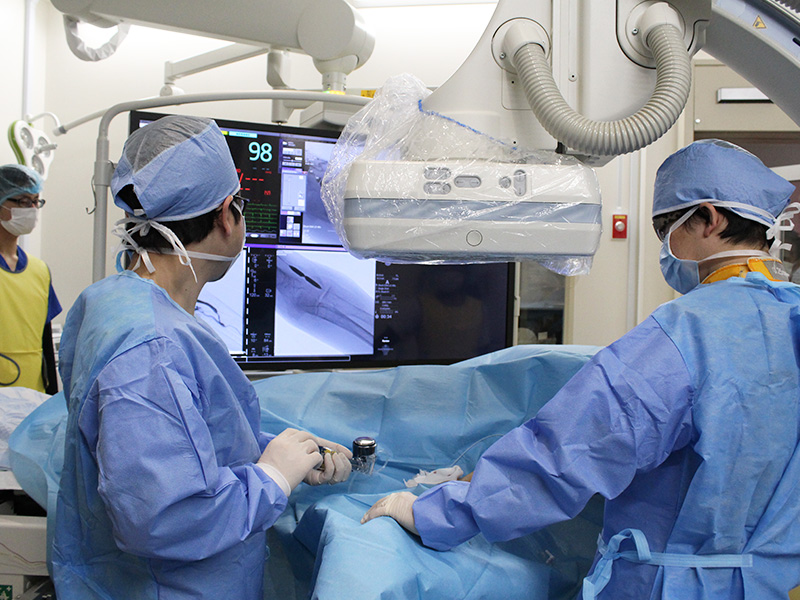
- バスキュラーアクセス手術
- 内シャント設置術および再建術・動脈表在化術・内シャント血栓除去術・パーマネントカテール留置術・人工血管内シャント設置術を行っております。
- 経皮的血管形成術(PTA)
- 透析シャント狭窄・閉塞に対して血管造影下PTAや超音波下PTAを施行しております。また、造影剤アレルギーの方々に対しては、超音波下PTAを行っております。
診療実績
▼ この表は横にスワイプ(スライド)できます
|
内シャント術 |
人工血管移植術 |
パーマネントカテーテル挿入 |
| 2024年度 |
18件 |
2件 |
19件 |
| 2023年度 |
17件 |
0件 |
16件 |
PTA実績
▼ この表は横にスワイプ(スライド)できます
|
2024年度 |
2023年度 |
| 累計 |
180件 |
230件 |
腎臓内科患者数(入院・外来)
| 区分 |
|
2024年度 |
2023年度 |
| 外来 |
延べ患者数 |
16,131名 |
17,039名 |
| 実患者数 |
3,221名 |
3,187名 |
| 入院 |
延べ患者数 |
11,418名 |
11,644名 |
| 実患者数 |
566名 |
546名 |
初診患者数
休診代診
▼ この表は横にスワイプ(スライド)できます
-
7/29(火)
午後
神田 怜生
休診
-
8/14(木)
午前
久寶 彩乃
休診
担当医表
腎臓内科
急遽、担当医が変わる場合がございますのでご了承ください。
女性医師
▼ この表は横にスワイプ(スライド)できます
透析室
※急遽、担当医が変わる場合がございますのでご了承ください。
※常勤医と順天堂大学病院・昭和大学病院非常勤医が交代で担当しております。
所属医師

腎臓内科科長,バスキュラーアクセスセンター長
神田 怜生 (かんだ れお)
腎臓内科
| 略歴 |
順天堂大学医学部非常勤助教(腎・高血圧内科) |
| 資格など |
医学博士(順天堂大学)
日本内科学会認定医
日本内科学会認定 総合内科専門医
日本内科学会登録指導医
日本腎臓学会認定 腎臓専門医・指導医
日本透析医学会認定 透析専門医・指導医
日本腹膜透析医学会認定 腹膜透析医学認定医
腎代替療法専門指導士
日本インターベンショナルネフロロジー学会世話人
身体障害者福祉法指定医(腎臓機能障害)
難病指定医 |

腎臓内科副科長
関内 真紀穂 (せきうち まきほ)
腎臓内科
| 資格など |
日本内科学会認定医
日本内科学会認定 総合内科専門医
日本腎臓学会認定 腎臓専門医・指導医
身体障害者福祉法指定医(腎臓機能障害)
難病指定医 |

透析室長,バスキュラーアクセス副センター長
柳川 宏之 (やながわ ひろゆき)
腎臓内科
| 略歴 |
順天堂大学医学部非常勤助教(腎・高血圧内科) |
| 資格など |
医学博士(順天堂大学)
日本内科学会認定医
日本内科学会認定 総合内科専門医
日本腎臓学会認定 腎臓専門医・指導医
身体障害者福祉法指定医(腎臓機能障害)
難病指定医 |

透析副室長
瓜田 温子 (うりた あつこ)
腎臓内科
| 略歴 |
順天堂大学医学部非常勤助教(腎・高血圧内科) |
| 資格など |
医学博士(順天堂大学)
日本内科学会認定医
日本内科学会認定 総合内科専門医
日本腎臓学会認定 腎臓専門医・指導医
日本透析医学会認定 透析専門医
身体障害者福祉法指定医(腎臓機能障害)
難病指定医 |

科員
久寶 彩乃 (くぼ あやの)
腎臓内科
| 資格など |
医学博士(順天堂大学)
日本内科学会認定医
日本内科学会認定 総合内科専門医
日本内科学会登録指導医
日本腎臓学会認定 腎臓専門医
日本透析医学会認定 透析専門医
身体障害者福祉法指定医(腎臓機能障害)
難病指定医 |

非常勤
関 卓人 (せき たくと)
腎臓内科
| 略歴 |
順天堂大学医学部非常勤助教(腎・高血圧内科) |
| 資格など |
医学博士(順天堂大学)
日本内科学会認定医
日本内科学会認定 総合内科専門医
日本腎臓学会認定 腎臓専門医・指導医
日本透析医学会認定 透析専門医
腎臓リハビリテーションガイドライン講習修了
腎臓リハビリテーション指導士試験受験講習会修了
VA血管内治療認定医
身体障害者福祉法指定医(腎臓機能障害)
難病指定医 |
診療科