診療方針
虚血性心疾患(狭心症・心筋梗塞)・心不全・心臓弁膜症・不整脈・大動脈・末梢血管疾患などの循環器(心臓)疾患の診断・治療を行っています。東京都CCUネットワークに参加して循環器救急疾患に24時間体制で対応しています。地域の急性期医療を担う心臓血管センターとして、心臓血管外科と一体一丸となり、迅速かつ高度な治療を行っております。
当院の心臓血管センター
経皮的冠動脈形成術(PCI:Percutaneous Coronary Intervention)
―患者にとってより低リスク、低侵襲を目指して-
狭心症や心筋梗塞などの虚血性心疾患は、糖尿病、脂質異常症、高血圧症などの生活習慣病や喫煙の刺激によって心臓を栄養する血管(冠動脈)が狭窄あるいは閉塞して心臓に十分な血液が送られなくなることによって生じます。
多くは胸の痛みとして発症しますが、時に息切れや動悸、人によっては肩痛や歯痛のような症状として現れることもあります。
経皮的冠動脈形成術(PCI: Percutaneous Coronary Intervention)とは、これら狭くなった冠動脈を治療するために行われる非外科的処置の総称です。
治療は橈骨動脈(手首)や大腿動脈(足の付け根)、または上腕動脈(肘部)から行います。
血管部の皮膚を局所麻酔して、筒状のシースを血管内に留置し、このシースを介して2mm程度のストロー状のカテーテルを冠動脈入口部に持ち込んだ後、血管を染め出す造影剤とレントゲン撮影を使用して冠動脈を観察します。
その後、非常に細いガイドワイヤーを病変部に留置し、ガイドワイヤーをレールにして風船カテーテルを病変部に進め、風船を拡張することで狭窄や閉塞を解除します(POBA: Percutaneous Old Balloon Angioplasty)。
さらに、風船の外側に折り畳んだステント(金属でできた網状の筒)を搭載したステント付き風船カテーテルを病変部に持ち込み、内側の風船を拡張してステントを展開し骨組みを作ることで、血管の内腔を長期にわたって保持します。
PCIの成績は非常に良好ですが、治療直後にどんなにきれいに見えている血管でも再狭窄は起こりうるので、術前と同じような症状がでてきたらすぐに主治医に連絡し、また症状がなくとも定期的に通院し、動脈硬化の原因となった生活習慣病の治療を行うとともに血液をサラサラにする薬を継続するなど経過観察を続ける必要があります。
他にも慢性完全閉塞(血管がつまって3ヶ月以上経過し閉塞部が非常に硬くなった状態)、石灰化病変(動脈硬化が極度に進行し血管が石の塊のようになった状態)、分岐部病変(血管の枝分かれする部位に狭窄が生じ治療の難しい病変)といったいわゆる複雑性病変に対しても多くの治療実績があり、特殊なカテーテルやロータブレーター(歯医者で使用されるような硬い病変を削る道具)などを用いて、他院で治療困難と言われたような難しい病変にも対応可能です。
当院のカテーテル治療の特徴として2つ挙げられます
①緊急治療が24時間いつでもできるように体制を整えている。
②待機的治療に関しては治療適応を遵守し、患者と相談の上、カテーテル治療は行わない薬物治療にも力を注いでいる。
薬物治療の進歩により、待機的治療の対象となる安定狭心症では、カテーテル治療と薬剤治療が同等の効果があることが分かってきております。
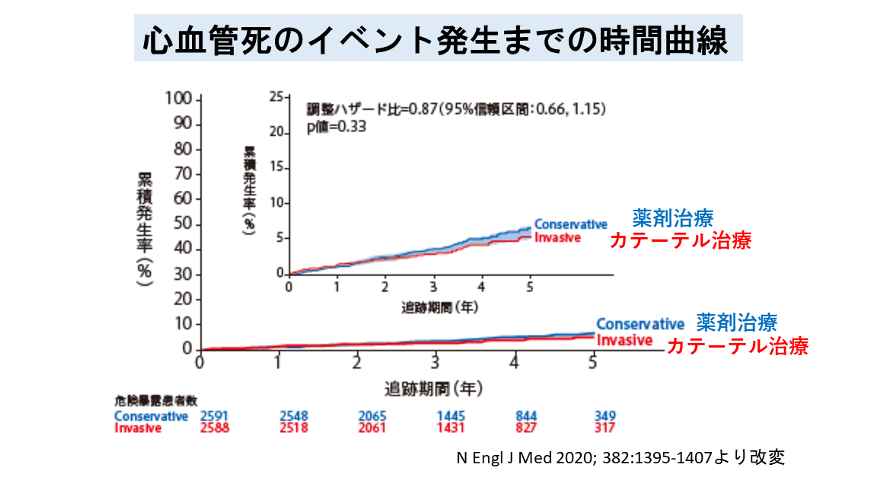
上の図では、安定狭心症に対して薬剤治療とカテーテル治療を比較した場合、心臓が原因の死亡において、薬剤治療はカテーテル治療に劣らないことが示されております。
すなわち、緊急を伴わない患者においては、お薬かカテーテル治療かどちらを選択するかは患者と医師の間で相談する時間が設けられているということを示しています。
薬剤治療の効果が不充分な場合、症状緩和のために遅れてカテーテル治療を行っても命への影響は少ないということです。ですので、当院ではカテーテル治療を行うか薬剤治療を行うか、患者のニーズに合った形を外来で相談しながら勧めさせていただいております。
微小血管狭心症/冠微小循環障害(CMD)
微小血管狭心症・冠微小循環障害(CMD)とは、発作的に安静時や労作時に持続する胸部違和感(胸の痛みや絞扼感)を生じる疾患です。
狭心症は心筋に血液を供給している冠動脈が狭くなり十分な血液が送れなくなった時に生じます。これには従来、血管内に脂分が蓄積して物理的に狭くなる労作性狭心症と普段は血管に問題はないが発作時に血管が痙攣(収縮)して狭くなる冠攣縮性狭心症(異型狭心症)の2種類があります。
これらはニトログリセリンが有効なことが多いので、これまでニトログリセリンがきかない胸痛は狭心症ではないと考えられ、心臓神経症とか肋間神経痛などと診断されることもありました。狭心症としてニトログリセリンがききにくい微小血管狭心症の存在が知られています。
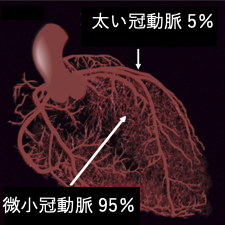
持続性に胸が苦しくなる狭心症の症状を訴える患者さんの中には、微小冠動脈が原因となっている方がいることが近年明らかになりつつあります。
微小冠動脈は心臓の血管の95%を占めると言われていますが、心臓カテーテル検査における冠動脈造影や冠動脈CTで見える冠動脈は解像度の問題で心臓の血管のわずか5%に過ぎないのです。
上記の検査でみえない0.3mm以下の細い血管に痙攣(収縮)や血管内皮障害などに伴う拡張障害が起こることが微小血管狭心症/冠微小循環障害(CMD)の原因と考えられています。
他方、見逃されてきた胸痛の正体が実は太い冠動脈が一時的に過剰に収縮する冠攣縮性狭心症の場合であることも多く、心臓カテーテル検査においてアセチルコリンによる薬剤誘発試験を行うことにより確実に診断することも必要です。
当院では心臓カテーテル検査の時に冠攣縮誘発テストや微小冠動脈の機能測定を行い、冠攣縮性狭心症および微小血管狭心症(冠微小循環障害 CMD)の精査を行っております。
血管内カテーテル治療(EVT:Endovascular Therapy)
下肢動脈疾患はかつて下肢閉塞性動脈硬化性疾患と呼ばれ、狭心症や心筋梗塞と同様に、糖尿病、脂質異常症、高血圧症などの生活習慣病や喫煙の刺激によって下肢を栄養する血管がボロボロになり、動脈硬化を起こすことで、狭窄あるいは閉塞して下肢に十分な血液が送られなくなることによって生じます。また、特に喫煙と関連が深い「バージャー病」もこの疾患群の一部です。下肢動脈疾患の有病率は全人口の10%ともいわれるほど非常にありふれた病気であり、軽症を含めると多くが見逃されていると考えられています。
初期の症状は、しばらく歩行した後のふくらはぎ、太ももやお尻の痛みで、間歇性跛行(かんけつせいはこう)と呼ばれます。運動時に下肢を流れる血液(栄養や酸素)が不足するために起こる症状です。血管がさらに細くなり病期が進行すると、安静時にも足の冷感やしびれ、疼痛を認めるようになり、しまいには下肢にできたわずかな傷が治癒しないまま悪化し、感染症を合併して脚が腐ってしまいます。 こうなると多くは脚を切断しなくてはならず、治療を受けないまま腐った脚を放置すると下肢から侵入したばい菌が全身に回り、1年以内に半分の方が命を落とすような非常に怖い病態に陥ります。
このためこの病気は早期発見が何より重要です。上記のようなあやしい症状が出現した場合には上下肢血圧比(手足の血圧を同時に測る検査)と呼ばれる外来で簡単に施行可能な検査で疑うことが可能であり、確定診断は超音波検査や血管を染め出す造影剤を使用したCT検査で行います。
血管の細い部位がはっきりしたら、まずは血流を改善させる飲み薬による治療や、必要に応じて大血管リハビリテーションと呼ばれる運動療法を行うことで下肢の血流が改善し、症状の改善を得ることが可能です。同時に病気の原因となった生活習慣病のコントロールや禁煙を行うことも非常に重要です。
このような初期治療で症状の改善が得られない場合や、当初から下肢の傷が悪化するような進行した状態にある場合は、手術加療を前提としたカテーテルによる下肢動脈造影検査で精査を施行します。
これは手首の血管(橈骨動脈)から1.5mm前後の細い管(カテーテル)を脚の付け根の血管まで進め、ここから造影剤を注入してレントゲン撮影をすることで、下肢動脈の狭窄部位を目視で確認します。
病変のある位置が股関節よりも上か、股関節から膝関節の間にあるか、そして膝関節より下にあるかによって手術加療の選択や適応が異なりますが、基本的には血管内カテーテル治療(EVT:Endovascular Therapy)で治すことが可能です。
血管内カテーテル治療では検査よりも一回り太い管(2mm)を使用して、血管の狭い箇所を風船で拡張したり、必要に応じて、再度血管が細くなることを予防する薬剤が塗布された特殊な風船を用いて病変部にこの薬剤を塗りつけたり、ステントと呼ばれる金属の金網状の筒を留置して二度と血管が細くならないように骨組みを作ったりします。治療の成功率は非常に高く、膝より上の血管では9割以上の方が再治療を必要とすることなく治すことが可能です。
通常、このようなカテーテル治療は足の付け根にある大腿動脈と呼ばれる太い血管から管を入れることが多いのですが、このアプローチ法では術後最低でも6時間以上、カテーテルを挿入した部位の止血が得られるまで仰向けのまま安静にしていなければならず、かなりの負担を強いられます。
また、大腿動脈は太いばかりでなく体の深い位置を走行するために止血処置が難しいこともあるため、出血のトラブルがつきものです。このため、当院では治療に際して患者様の負担をより軽くするために、可能な限り、手首(橈骨動脈)や肘(上腕動脈)の動脈からカテーテルを挿入し、より細いカテーテルを使用することで痛みの少ない治療を行うよう心掛けています。なお、病変の部位や長さによっては、当院の心臓血管外科専門医との協力体制の下、バイパス術と呼ばれるご自身の静脈や人工血管を使用した外科的手術の適応になることもあります。この血管内カテーテル治療は下肢だけでなく、上肢に血液を供給する鎖骨下動脈や、難治性高血圧の原因となる腎動脈の狭窄に対しても行う場合があります。
ちなみに、一度下肢動脈疾患と診断された方の平均寿命は胃がんや大腸がんと同レベルと言われており、これはこの疾患自体の怖さもさることながら、同じ動脈硬化性疾患である心筋梗塞や脳卒中を半数の方が合併するためであり、下肢動脈疾患と診断された際には全身の精査を必要とします。そのすべての始まりである生活習慣病をお持ちの方や間欠性跛行や下肢のしびれを感じる方は当院循環器内科の受診をご検討ください。
経皮的大動脈弁形成術(PTAV)
高齢化社会の到来とともに硬化性大動脈弁狭窄症(AS)が激増しています。前ハートセンター長である坂田医師を中心に高齢やリスクが高く外科手術の適応にならない患者さんに対してバルーンカテーテルを用いた大動脈弁形成術(PTAV)を積極的に取り組んでおります。PTAVは大腿静脈から経皮的アクセスを行い、経心房中隔的にカテーテルを左心系に挿入したうえで、左心内で反転させて以降は心内、大血管内を血流に従い順行性に進めていきます。低侵襲下での治療が可能になり、高い成功率を誇ります。
詳しくはこちらをご覧ください(PDF)
経皮的カテーテル心筋焼灼術(カテーテルアブレーション)
当院では頻脈性不整脈に対するカテーテルアブレーションの治療を積極的に行っております。カテーテルアブレーションとはカテーテルという細い管を下肢の血管から心臓まで進めていき、不整脈の原因となる異常電気回路や異常興奮組織を焼灼することで頻脈性不整脈を根治することを目的として行われます。この治療法の長所は外科的手術と比べメスを使わないので患者さんへの体の負担が少ないことです。最近では慢性化していない心房細動に対するスタンダードな治療方法となっており当院では数多くの症例を行っております。不整脈でお困りの患者様がいらっしゃいましたら是非ともご紹介下さい。
※当院では遠方にお住まいの方には入退院送迎サービスも行っております。
植込み型除細動器(ICD/CRT-D)
当院では心不全症例に対する心臓突然死予防としてペースメーカーとAED両者の機能を有する植込み型医療機器である植込み型除細動器(ICD)を使用した重症心不全患者様の管理も行っております。著明な低心機能(左室駆出率が35%以下)である場合、致死的心室性不整脈による心臓突然死のリスクが増加すると報告されております。そのような症例に対する心臓突然死回避としてICDの植込みを積極的に行っています。また心室内伝導障害(脚ブロック)を伴う場合はCRT-D(心臓再同期療法機能付き植込み型除細動器)を選択することで著明な心機能改善効果が期待できます。